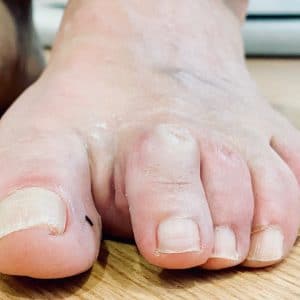
Las deformidades digitales son el día a día de una consulta de podología. Pacientes refiriendo dolor, un heloma (callo), imposibilidad de calzarse o incluso el adormecimiento de algún dedo del pie acuden en busca de alguna solución bien sea paliativa o reasolutiva. Una deformidad digital es una desorientación de uno o más de tus dedos. Se forma por la longitud de tus huesos, por un desequilibrio heredado entre los tendones del dorso y de la planta del dedo o por un mal hábito a la hora de calzarse (calzados de hormas estrechas, tacones o punteras fomentan este tipo de patología). Normalmente se forma un heloma (callo en la piel donde los zapatos presionan y friccionan) en la zona de arriba del dedo y acaba irritándose e infectándose. Las deformidades más comunes son en garra, en mazo o en martillo, aunque también podemos ver dedos en varo, clinodactilias, dedos supraductos o infraductos.
Existen diferentes tipos de tratamientos, siempre se recomienda comenzar por los menos cruentos, y si estos fallan o no proporcionan el resultado deseado se debe ir avanzando como si de una escalera se tratase, donde las opciones más sencillas están en el primer escalón y las más complicadas en el último. Dentro del tratamiento conservador, el deslaminado de la piel muerta y el uso de siliconas a medida pueden ofrecer temporalmente el alivio de las deformidades digitales y sus helomas. El crecimiento del heloma suele ser cada 20-30 días por lo que tu consulta de quiropodia (así se llama la consulta para su deslaminado) debería ser al mes aun que hay pacientes en los que este crecimiento está más ralentizado. Si quieres ayudar desde casa, la utilización por las noches de cremas con urea entre un 10 y un 30% hará que no salga tan “seco y duro” y tarde más en aparecer. En cuento a las siliconas, hay que saber que se realizan totalmente a medida del paciente y deben reponerse aproximadamente al año de un uso continuado diario ya que la vida útil del material se verá mermada. Incluso revisarlas anualmente es recomendable por si ha cambiado alguna estructura de tu dedo y ésta, aunque esté en buen estado no esté realizando el objetivo inicial. Cuando caminas los dedos se mueven hacia arriba y hacia abajo (flexo-extensión) dentro del zapato, tu silicona se va a mover junto a ellos, es normal y esta sensación suele desaparecer a los 15 días, recuerda que no solemos llevar nada agarrado a los dedos y nuestro cerebro nos va a enviar la información de que tenemos algo nuevo en nuestro pie. Hay muchas formas de siliconas y durezas, tu podólogo realizará la más adecuada a tu caso en particular. Si usas almohadillas evita que contengan medicación, algunas contienen ácidos y pueden quemarte la piel provocando dolor e infecciones serias. Las siliconas y un calzado adecuado son muy efectivos al eliminar la presión de los dedos. Evita calzados de puntera estrecha, planos o con mucho tacón. Elige zapatos cómodos con suficiente espacio. Una plantilla personalizada en tu zapato puede ayudar a controlar el desequilibrio musculotendinoso. Si estos métodos no te proporcionan el adecuado alivio, el siguiente paso será la cirugía para realinear el dedo.
Según tu deformidad sea flexible, semiflexible o rígida, puedes realizar una serie de ejercicios para la musculatura intrínseca del pie (la que sólo está en el pie) como para la extrínseca (la que está tanto en el pie como en la pierna y tiene efecto en el pie). Si intentas hacer cualquiera de los ejercicios, te darás cuenta de que no los podrás hacer igual con un pie que con otro, es normal, aún siendo deportistas, pocas disciplinas son las que implican ejercicios específicos de los pies y hasta que lo domines pasará un tiempo. La asiduidad y constancia es la clave para una buena evolución. La podología física se encarga de este campo junto con las movilizaciones y la aplicación de terapia física como la electroterapia, la magnetoterapia o los vendajes (funcionales o neuromusculares).
Otra opción encaminada a ayudar con el dolor son las infiltraciones. Comúnmente se conocen las de corticoides, que ya de paso, decir que no con muy buena fama, pero no son las únicas que se emplean. La utilización de PRP (plasma rico en plaquetas) o de colágeno mediante una ecografía pueden mejorar la situación del cada caso. El PRP se obtiene de una muestra tuya de sangre, se centrifuga, y el material de más calidad es el que se vuelve a inocular en la zona afectada del paciente dando la gran ventaja de que no puede producir alergias ya que forma parte de ti. El colágeno, dado a conocer sobre todo por su empleo en deportistas que vemos en la televisión, es una opción también excelente. Ambas se pueden aplicar incluso si necesitas operarte para acelerar el proceso de regeneración.
Ninguno de los tratamientos anteriormente descritos son definitivos, ese resultado únicamente puede ser conseguido con la intervención quirúrgica, aunque debemos ser conscientes de nuestro caso en particular, cuántos años llevamos con el problema, nuestra edad, nuestra actividad diaria o nuestra herencia, que nos predispondrán a los resultados quirúrgicos. Existen dos tipos de cirugías a grandes rasgos: la cirugía abierta o la cirugía de mínima incisión. Por resumir brevemente ambas, la cirugía abierta implica vías de abordaje más amplias, es decir, que la cicatriz será más grande ya que vemos el interior de nuestro pie a través de esta ventana, mientras que en la cirugía de mínima incisión (MIS) se realizan incisiones de entre 1-2mm y vemos a través de un fluoroscopio lo que hay que reparar. Si una radiografía del pie se asemeja a una foto de los huesos, el fluoroscopio sería el video de estos. En la cirugía abierta se emplean torniquetes para evitar que el pie sangre mientras trabajamos y en la MIS no. En la abierta el uso de sierras es común y en la MIS los cortes del hueso se realizan con fresas. En la cirugía abierta se suelen utilizar materiales de osteosíntesis como agujas, tornillos o placas y en la MIS rara vez. Los vendajes en cirugía MIS son los encargados de sustituir estos materiales de osteosíntesis y el tiempo de recuperación es inferior porque se lesionan menos estructuras. Ninguna es mejor o peor, simplemente se emplea cada una en función del tipo de paciente y caso clínico. La cirugía implica estirar los tendones acortados, acortar los estirados y/o quitar una porción de hueso. Puedes necesitar o no una aguja en tu dedo (metálica o reabsorbible). Existen muchas opciones dependiendo de tu caso. Por norma general, la cirugía podológica puede planificar tu cirugía sin listas de espera y cualquier día de la semana. Es importante entender que el paciente entra y sale caminando de consulta por su propio pie con un ligero vendaje y calzado postquirúrgico que cambiará al cabo de unas 5 semanas por el suyo personal, y que puede hacer vida diaria normal sin necesidad de bajas laborales en la mayoría de los casos.
Tras una cirugía, generalmente los pacientes tienen una ligera inflamación durante 6 semanas hasta su recuperación. Si tu cirugía implica múltiples dedos o alineación metatarsal, tu recuperación será diferente. El curso típico de tu cirugía seguirá este patrón:
- 1ª Semana: Te pedimos que reduzcas ligeramente tu actividad, eleves tu pie y le apliques hielo. El dolor y la inflamación son controlados con la medicación prescrita. La medicación y el hielo son importantes la primera semana.
- 2ª-3ª Semana: La actividad puede irse incrementando gradualmente. Los puntos se quitan en esta semana.
- 4ª Semana: Ya no usarás vendaje.
- 5ª semana: Cambiarás tu calzado postquirúrgico por unas deportivas.
- 6ª Semana: Si fuera necesario, comenzarás con sesiones de podología física para ayudar a la inflamación y a la cicatrización y reanudarás tus actividades diarias normales. La vuelta a tus entrenamientos físicos serán de la 6ª-8ª semana dependiendo de cada caso en particular y de tu capacidad de recuperación.
Para finalizar, os informamos que el Podólogo es el único profesional sanitario que se dedica a tratar única y exclusivamente el pie ya que es el especialista en este campo. Si necesitas los servicios de Podología, solicita los de un Podólogo colegiado y con su consulta inscrita en el Servicio de Territorial de Sanidad.
El protocolo que solemos seguir en CLINI-K S.V. es en la primera consulta, si tienes algún heloma sobre el dedo afectado te lo deslaminaremos y fresaremos para aliviar las molestias. Te realizaremos una Exploración Biomecánica y un balance musculoesquelético para conocer la causa de tu deformidad digital y saber si se puede paliar o corregir mediante el uso de siliconas y/o plantillas personalizadas (el uso de estos dispositivos es para toda la vida ya que tu pie tiene tendencia a deformar tus dedos progresivamente). Si fuera necesario te haríamos una radiografía para conocer el estado óseo de tu patología. Al finalizar la consulta gestionaremos contigo cada cuanto tiempo deberías regresar a consulta para volver a deslaminar el heloma y evitar que evolucione a una infección, y/o revisar la correcta utilización y adaptación a tus nuevos dispositivos. Las siliconas y las plantillas deben ser revisadas anualmente para evitar que las utilices si están deterioradas por el uso. En caso de que tu deformidad o dolor aumente, aparezca infección, deformes tu calzado o tengas imposibilidad de calzarte, te recomendaremos las infiltraciones o la cirugía.

Add a Comment